Pseudomonas aeruginosa Reduktion durch die Anwendung von CareO2
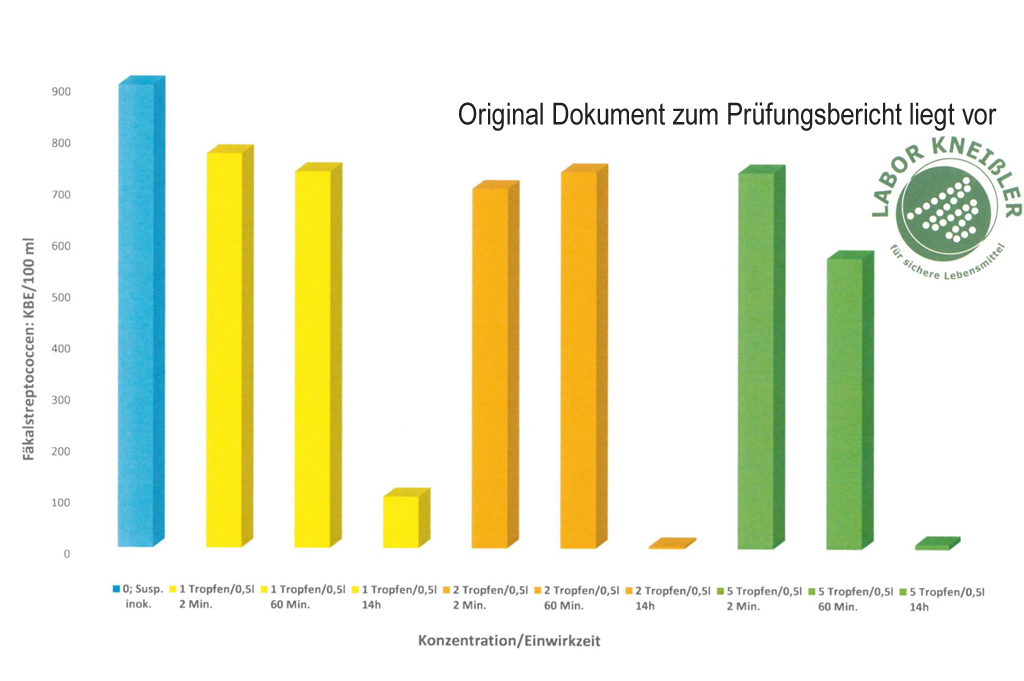
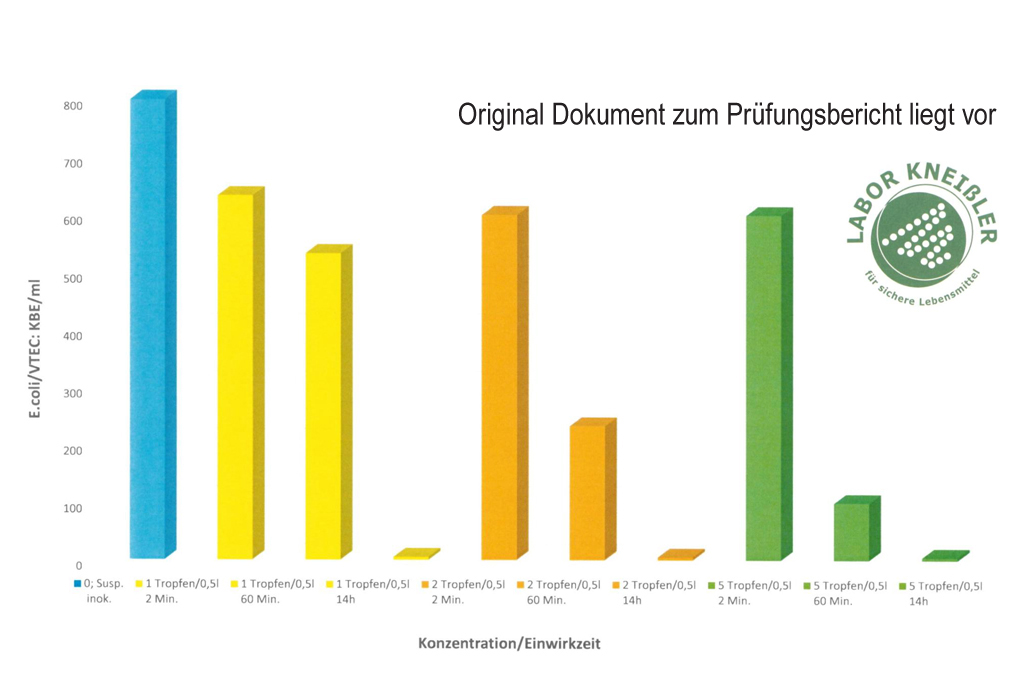
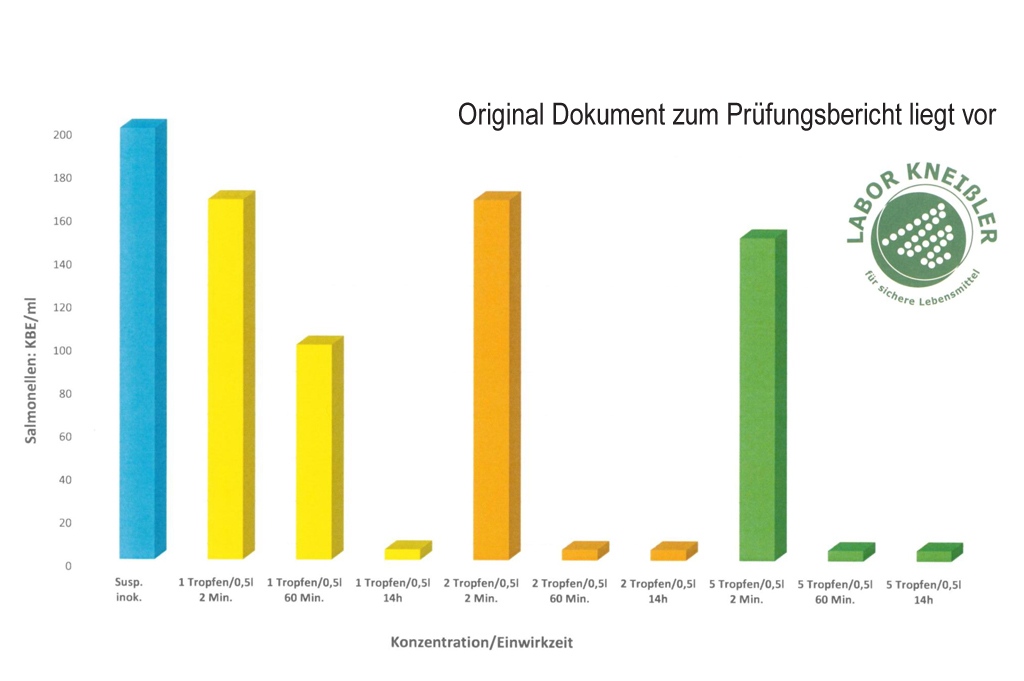
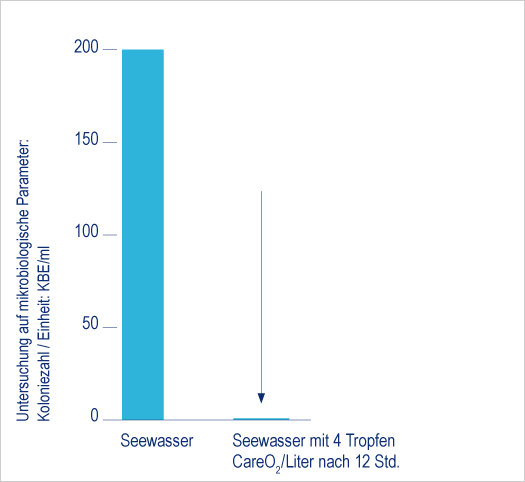
Ergebnis:
Ab 2 Tropfen pro Liter erfolgte eine vollständige Reduktion
Pseudomonas aeruginosa ist ein gramnegatives, oxidasepositives Stäbchenbakterium der Gattung Pseudomonas. Es wurde im Jahr 1900 von Walter Migula entdeckt. Die Namensgebung bezieht sich dabei auf die blau-grüne Färbung des Eiters bei eitrigen Infektionskrankheiten.
Vorkommen
Das Bakterium ist ein weitverbreiteter Boden- und Wasserkeim (Nasskeim), der in feuchten Milieus vorkommt (neben feuchten Böden und Oberflächengewässern auch in Leitungswasser, Waschbecken, Duschen, Toiletten, Spülmaschinen, Dialysegeräten, Medikamenten und Desinfektionsmitteln).
In der Hygiene gilt es daher als bedeutender Krankenhauskeim (nosokomialer Keim).
Aber auch als Lebensmittelverderber spielt es eine erhebliche Rolle, was Isolate aus Pflanzen, Früchten, Lebensmitteln und dem Darmtrakt von Mensch und Tier belegen.
Es kann selbst in destilliertem Wasser oder einigen Desinfektionsmitteln überleben und wachsen, wenn kleinste Spuren organischer Substanzen vorhanden sind. Die Bakterien sind auch an der sogenannten Dieselpest beteiligt. In verfahrenstechnischen Apparaten kann Pseudomonas aeruginosa aufgrund von Biofilm- und Schleimbildung unter anderem zum Verstopfen von Rohrleitungen und zur Werkstoffschädigung führen.
Stoffwechsel
P. aeruginosa ist unter anaeroben Bedingungen in der Lage Fermentation zu betreiben. Es werden Pyruvat oder Arginin fermentiert. Als wichtiger Denitrifizierer ist es ebenfalls in der Lage unter anaeroben Bedingungen und dem Zugang zu Stickoxiden diese als terminale Elektronenakzeptoren in der anaeroben Atmung zu nutzen. Die Fähigkeit zur Denitrifikation und die Eigenschaft Biofilme zu bilden sind für P. aeruginosa wichtige Virulenzfaktoren (siehe Mukoviszidose). In verschiedenen Nährmedien (z. B. Cetrimid-Agar) setzt es Farbstoffe wie Pyocyanin, Pyoverdin, Pyorubin und Pyomelanin frei. Meist ist es auf Agar „metallisch-grün“ glänzend. Charakteristisch ist dabei „lindenblütenartiger“ süßlicher Geruch („Gummibärchengeruch“).
Neuere Forschungsergebnisse zeigen auf, dass P. aeruginosa mit Hilfe des Verdauungsenzyms SdsA sogar Natriumlaurylsulfat (SDS) verstoffwechseln kann. Dadurch ist das Bakterium in der Lage, auch dort zu überleben, wo andere Bakterien aufgrund der hohen SDS-Konzentration abgetötet werden, beispielsweise in Shampoos.
P. aeruginosa produziert unter limitierenden Wachstumsbedingungen (z. B. Stickstoff-, Phosphat- oder Eisenlimitierung) auf Ölen (z. B. Sonnenblumenöl) aus nachwachsenden Rohstoffen sog. Rhamnolipide. Diese sind Biotenside und werden teilweise schon im Produktionsmaßstab hergestellt und als Tenside in Waschmitteln oder Kosmetika eingesetzt. Vermutlich geben die Zellen die Rhamnolipide in das sie umgebende Medium ab, um das Öl zu emulgieren und mittels Lipasen an den Wasser/Öl-Grenzflächen das Öl in Fettsäuren und Glycerid zu spalten. Die Rhamnolipidsynthese ist Quorum sensing reguliert, hängt also von der Zelldichte im Medium ab. Zuständig hierfür sind das Las- und Rhl-regulierte Quorum sensing.
Pathogenität
Das Bakterium ist ein Krankenhauskeim, der durch seinen Stoffwechsel und seine Zellmembranstruktur Mehrfachresistenzen gegenüber Antibiotika aufweist. Mit ca. 10 % aller Krankenhausinfektionen gehört P. aeruginosa zu den in Deutschland am häufigsten auftretenden Krankenhauskeimen. Das Spektrum an Krankheiten, welche durch diese Bakterien verursacht werden, ist umfangreich. Das häufigste Erscheinungsbild sind Pneumonien bei zystischer Fibrose, die vor allem bei immunsupprimierten und AIDS-Patienten besonders schwerwiegend sind. Harnwegsinfekte, Enterokolitis, Meningitis, Otitis externa („swimmer’s ear“) oder Infektionen auf Brandwunden können ebenfalls ausgelöst werden.
Auslöser dafür sind zum einen die Fähigkeit des Bakteriums zur Hämolyse und zum anderen Pathogenitätsfaktoren wie das Exotoxin A (ADP-Ribosyltransferase) sowie die Cytotoxine Exoenzym S und Exoenzym U, die das Bakterium produziert.
Aussehen: Das Stäbchen kann 2–4 µm groß werden und besitzt büschelige lophotriche Flagellen. Haftfimbrien ermöglichen es dem Bakterium, sich an Oberflächen festzusetzen. Auf der äußeren Zellmembran ist ein Exopolysaccharid (Alginat) wie eine Kapsel aufgelagert. Es schützt vor Phagozyten und Antikörpern und wirkt dem Transport aus dem Respirationstrakt entgegen.
(Quelle wikipedia.de)